
Apnée du sommeil : symptômes et solutions
L’apnée du sommeil se traduit par de fréquentes pauses respiratoires durant la nuit. Ce syndrome, provoquant des ronflements nocturnes et une somnolence en journée, est responsable d’un sommeil de mauvaise qualité. Le syndrome d’apnée obstructive du sommeil (SAOS) touche ainsi 5 à 10% de la population, les personnes âgées étant particulièrement à risque. L’apnée du sommeil ne se résume donc pas à un simple ronflement. Quelles sont ses causes, ses conséquences sur la santé et les traitements existants ?
Que se passe-t-il lors d’une apnée du sommeil ?
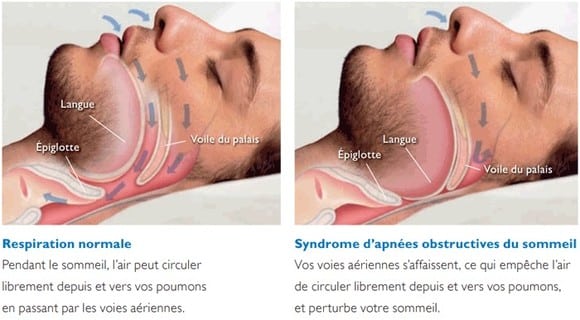
Ce trouble se caractérise par des interruptions (apnées) ou des réductions (hypopnées) de la respiration durant le sommeil. Les hommes sont deux fois plus atteints que les femmes.
Concrètement, les voies aériennes supérieures se ferment de façon anormale, plusieurs fois par heure. L’air ne passe plus, la respiration se coupe de dix à trente secondes, provoquant un manque d’oxygène. Le cerveau cherche alors à relancer la respiration, entraînant le réveil : on parle de micro-éveils, dont la personne n’aura pas conscience. Les différentes séquences qui composent le sommeil, et qui assurent un repos de qualité, sont ainsi perturbées des dizaines de fois chaque nuit.
L’apnée du sommeil concerne principalement les personnes âgées ou en surpoids. Ce trouble peut atteindre les adultes comme les enfants, mais sa fréquence s’accentue nettement avec l’âge.
Symptômes et conséquences
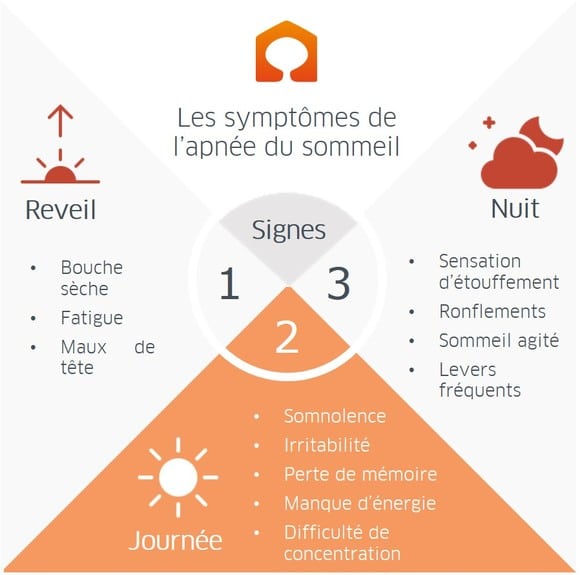
Les signaux d’alarme interviennent dès le réveil : bouche sèche, sensation de fatigue, mal de tête. En journée, on constate un manque d’énergie, de l’irritabilité, des périodes de somnolence ou des pertes de mémoire. Enfin la nuit, les levers sont fréquents, tandis que des sensations d’étouffement peuvent survenir, avec un sommeil agité et des ronflements.
Les causes proviennent d’un relâchement des muscles de la gorge et de la langue, empêchant le passage normal de l’air. Les raisons sont diverses :
- Un gonflement persistant des amygdales et de la langue,
- Les voies nasales obstruées,
- La mâchoire inférieure atteinte de malformation,
- Un manque de tonicité des muscles servant à dilater le pharynx.
Les parois de la gorge sont parfois plus épaisses chez les personnes atteintes d’obésité, provoquant l’obstruction. Les hormones peuvent également être responsables de ce trouble, notamment chez les femmes ménopausées.
A long terme, les complications se traduisent par de nombreuses conséquences sur la santé. L’apnée du sommeil multiplie notamment les risques de maladies cardiovasculaires : hypertension, accident vasculaire cérébral, crise cardiaque, etc.
La fatigue et la somnolence impactent ainsi la qualité de vie des personnes, qui peuvent souffrir de dépression et d’isolement. En parallèle, une étude a montré que les personnes concernées ont 2 à 7 fois plus de risque d’être victimes d’un accident de la route. Attention également en cas de chirurgie, car le syndrome de l’apnée du sommeil augmente les risques dus à l’anesthésie générale et aux médicaments.
Comment diagnostique-t-on l’apnée du sommeil ?
L’examen de référence consiste en un enregistrement polysomnographique (PSG), qui permet de confirmer la présence d’un trouble du sommeil. Réalisé dans un centre de sommeil, l’examen associe plusieurs capteurs afin d’analyser les stades du sommeil, et d’enregistrer différents paramètres au niveau de la respiration. On peut de cette façon détecter les apnées grâce aux mesures au niveau du nez et de la bouche, de même que les efforts respiratoires en observant le thorax et l’abdomen.
Il existe ensuite un second type de contrôle, nommé examen polygraphique ventilatoire (PV), qui ne prend en compte que les paramètres respiratoires pendant le sommeil. Celui-ci est influencé par les ronflements, le rythme respiratoire mais aussi la position adoptée pour dormir. Cet examen simplifié enregistre ainsi le flux et les mouvements respiratoires, ou encore la fréquence cardiaque, récoltant ces données pour les analyser. Des capteurs sont fixés sur le cou, les doigts, l’abdomen et parfois le nez de la personne. Plus simple à mettre en œuvre que la polysomnographie (qui implique une hospitalisation), la polygraphie ventilatoire se déroule au domicile du patient, en ambulatoire.
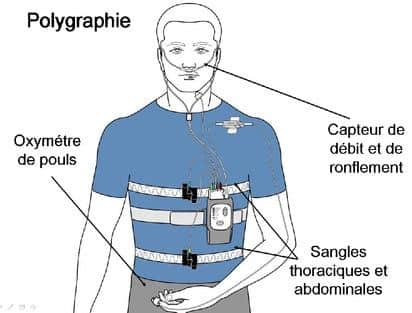
Les ronflements, les micro-réveils ou l’hypopnée sont mis en évidence par l’appareil. L’objectif étant d’arriver à chiffrer les apnées qui ponctuent le sommeil, afin de les analyser pour cibler un traitement approprié.
Le point sur les différents traitements actuels
Il est incontournable dans un premier temps de travailler sur son hygiène de vie, notamment l’alimentation. Certaines habitudes aident à mieux dormir :
- Les aliments riches en tryptophane (œufs, produits laitiers, poissons…) favorisent la production de mélatonine, notre hormone du sommeil : à privilégier le soir ;
- Les glucides à index glycémique élevé favorisent l’utilisation du tryptophane : les féculents complets aident ainsi à l’endormissement ;
- Le magnésium (dans le chocolat noir, bananes, épinards, etc.) agit aussi sur la production de mélatonine ;
- Les Omega 3 sont utiles pour favoriser le sommeil, mais aussi le dynamisme au quotidien. Ils sont présents dans les noix, l’huile de colza, les poissons gras, etc.
Des études ont également prouvé qu’une activité physique régulière participe à la stabilité des rythmes circadiens, favorisant la qualité du sommeil. La perte de poids peut nettement améliorer certaines apnées obstructives, les faisant parfois disparaître complètement.
Au niveau des traitements, on citera l’appareillage CPAP (Continuous Positive Airway Pressure) : cette machine assiste la respiration du patient, permettant d’éviter les micro-réveils. En l’utilisant au minimum 4 heures par nuit, on peut voir un véritable effet sur les apnées du sommeil. La qualité des nuits s’en trouve très nettement améliorée.
Dans les cas où la ventilation CPAP est mal tolérée, l’opération chirurgicale peut être envisagée. Ceci dit le résultat est rarement durable, les apnées du sommeil ayant tendance à se manifester à nouveau quelque temps après la chirurgie. Différentes opérations sont envisageables selon les cas :
- L’Uvulo-palato-pharyngoplastie (UPPP), qui vise notamment à retirer la luette et une partie du palais mou ;
- L’amygdalectomie et l’adénoïdectomie, des interventions qui permettront d’enlever les amygdales et les végétations ;
- La chirurgie du nez et des sinus ;
- La trachéotomie.
En tant que pathologie fréquente chez les seniors, l’apnée du sommeil doit être repérée et traitée. Une fois diagnostiqué, ce trouble se soigne très bien et la qualité de vie du patient s’en ressent largement.
Les professionnels d’Amelis sont formés pour reconnaître les signes de l’apnée du sommeil et peuvent aider à mettre en place des mesures préventives, comme ajuster la position de sommeil, ce qui peut réduire les risques de complications et améliorer le sommeil des seniors.






