Infarctus du myocarde : définition, symptômes, causes & traitements
L’infarctus du myocarde ou “crise cardiaque”, est une conséquence des maladies du système circulatoire. Dans de nombreux cas, il peut être évité par une modification de ses habitudes de vie. Quels sont les symptômes de l’infarctus du myocarde, ses facteurs de risque et les traitements possibles ?
Définition : Qu’est-ce que l’infarctus du myocarde ?
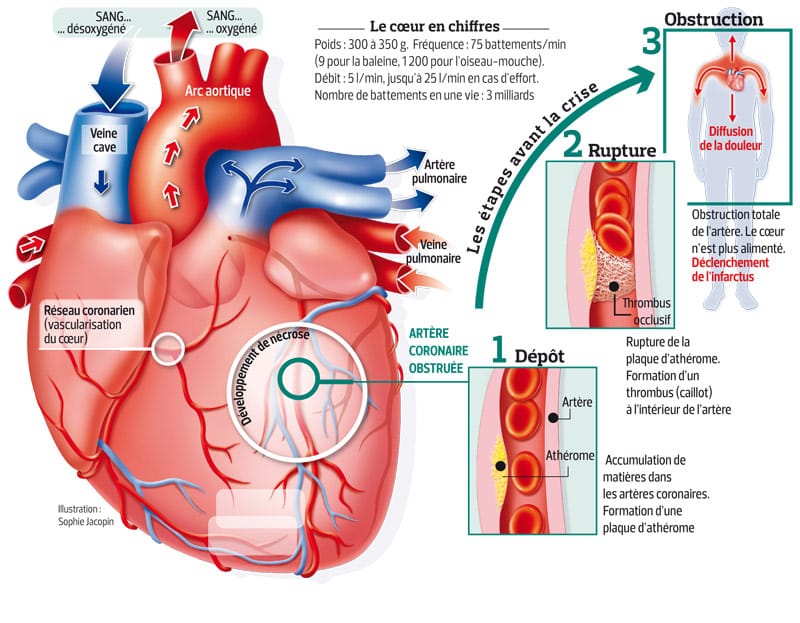
L’infarctus du myocarde est une détérioration du cœur, notamment du ventricule gauche en charge de l’éjection du sang dans le corps. Il est causé par un défaut d’oxygénation : une artère coronaire bouchée empêche la circulation sanguine. C’est un caillot sanguin qui bouche l’artère suite à la rupture d’un athérome (une accumulation de cholestérol). À cause de la mort très rapide des cellules cardiaques, le cœur se contracte moins bien, et conduit à l’insuffisance cardiaque. Parfois, le cœur s’arrête. Dans un cas sur 10, la personne décède en une heure.
80 000 personnes sont touchées chaque année en France et 12 000 en décèdent (1). Chez les femmes, l’infarctus du myocarde tue plus que le cancer du sein, en raison de la forte progression du tabagisme féminin et de l’obésité.
Quels sont les symptômes de l’infarctus du myocarde ?
Il est impératif de reconnaître les signes d’alerte pour prendre en charge le patient le plus vite possible :
- la douleur au thorax, brutale ou apparaissant par vagues progressives. C’est une sensation de serrement dans la poitrine et d’oppression durant plusieurs minutes ;
- elle se propage vers la gorge, la mâchoire, le bras gauche et le bas du dos ;
- le malade, essoufflé et pâle, est très fatigué. Il ressent palpitations, suées, nausées et vomissements. Il peut aussi perdre connaissance ;
- chez les femmes, fatigue, nausées, palpitations et sensation de mort imminente sont souvent le signe d’un infarctus.
Parfois, le cœur s’arrête et le patient ne peut plus respirer. Il décède subitement.
Si on soupçonne l’infarctus, le temps de prise en charge est critique. Au bout de 20 minutes, si les signes sont toujours présents, il faut appeler les secours.
La personne doit être mise au repos. Si les signes ne disparaissent pas rapidement, elle doit prendre de la trinitrine (généralement en spray ou en comprimé sous la langue). Il est crucial de rester calme et de contacter le SAMU au 15 très rapidement, ainsi que son médecin traitant. Ils poursuivront les soins avant le transport en soins intensifs de cardiologie (USIC).
Les symptômes peuvent brièvement apparaître plusieurs fois sans que la crise se produise, au repos ou après un effort. Ils doivent conduire à consulter le médecin traitant et un cardiologue.
Causes et facteurs de risque
Causes
La principale cause de l’infarctus est l’athérosclérose : des plaques d’athérome (constituées de cholestérol) bouchent les artères coronaires, affectant la circulation normale du sang. Quand une plaque se rompt, la paroi de l’artère est endommagée.
Les plaquettes sanguines réparent l’artère et une thrombose se forme. La thrombose, ou caillot de sang, obstrue l’artère de manière partielle ou totale, temporairement ou en permanence. Si l’occlusion est totale, la mort subite est possible. La rapidité de sa formation et son importance sont cruciaux pour traiter le patient.
La taille de l’infarctus, ou la détérioration du muscle cardiaque, augmente avec la durée de l’occlusion artérielle par le caillot. La capacité du cœur à se contracter est affectée. Plus l’infarctus est étendu, plus le cœur peine à pomper le sang.
Facteurs de risque
On peut agir sur certains facteurs liés au mode de vie, tels que le tabagisme et la consommation d’alcool. Le cholestérol, qui augmente quand l’alimentation est trop riche en graisses et pauvre en fruits et légumes de manière régulière. L’obésité, les maladies comme le diabète et l’hypertension artérielle sont également à l’œuvre. La sédentarité joue un rôle dans l’apparition de ces facteurs. Enfin, stress et dépression augmentent le risque d’infarctus du myocarde.
La génétique, l’âge et le sexe sont eux immuables. Les antécédents familiaux sont à prendre en considération. Les hommes sont plus prédisposés à l’infarctus, mais les femmes touchées sont de plus en plus nombreuses (une femme pour 3 victimes d’infarctus). Enfin, l’âge moyen de survenance d’une crise cardiaque est de 50 ans pour les hommes et 60 ans pour les femmes. Après la ménopause, les femmes peuvent être autant touchées que les hommes.
Traitements de l’infarctus du myocarde
Le traitement d’urgence débouche l’artère pour rétablir le flux sanguin. Les chances de survie dépendent du temps d’intervention : 50% de chances supplémentaires si on intervient avant une heure, 30% avant deux heures.
Si le délai d’intervention est supérieur à 90 minutes, les secours effectuent une thrombolyse dissolvant le caillot par injection. C’est impossible quand la personne est sous anticoagulant, après une opération ou un AVC (Accident Vasculaire Cérébral).
Si le délai d’intervention est inférieur à 90 minutes après les premiers signes, les équipes de secours réalisent un électrocardiogramme. Si le sang circule quand même et que les lésions sont limitées, ils administrent un anticoagulant et un antiagrégant plaquettaire pour fluidifier le sang et éviter la formation de caillots. Aux urgences, on localise la rupture de l’artère coronaire par coronarographie. Une angioplastie permet d’ouvrir l’artère à l’aide d’un petit ballon : la “re-perfusion” rétablit la circulation sanguine. La pose d’un stent, petit tube métallique, maintient l’artère ouverte.
Traitements au long cours
Le premier associe des médicaments, dits “BASIC” :
- bêta-bloquants (anti-hypertenseur) ;
- antiagrégant plaquettaire (aspirine) ;
- statines (anti-cholestérol) ;
- inhibiteurs de l’enzyme de conversion (anti-hypertenseur qui améliore le travail du cœur) ;
- la dernière composante est le contrôle des facteurs de risques comme l’alimentation ou le tabagisme.
La réadaptation cardiovasculaire est nécessaire. Le médecin réalise des bilans cardiovasculaires comprenant bilan sanguin, électrocardiogramme, coronarographie, scintigraphie cardiaque. Leur objectif est d’éviter la récidive et les complications comme l’insuffisance et l’arythmie cardiaque. Ils contrôlent les affections qui aggravent l’état du patient (hypertension, athérosclérose, diabète, hypercholestérolémie…).
Les traitements et précautions peuvent se révéler insuffisants pour traiter les conséquences d’un infarctus du myocarde. Un pacemaker aide à stabiliser le rythme du cœur, comme l’implantation d’un défibrillateur cardiaque. Quand les artères sont bouchées, on recourt au pontage coronarien pour revasculariser les artères touchées. Quand l’insuffisance cardiaque est trop grave, il faut envisager la transplantation cardiaque.
Après un infarctus du myocarde, les auxiliaires de vie d’Amelis jouent un rôle clé dans la convalescence, en aidant à la prise de médicaments, à la surveillance des signes vitaux et à l’adoption de modes de vie sains, ce qui est crucial pour la prévention des récidives.
Sources :





